Formularium Ouderenzorg
Glykemiecontrole
Literatuur geraadpleegd tot: 14/07/2020
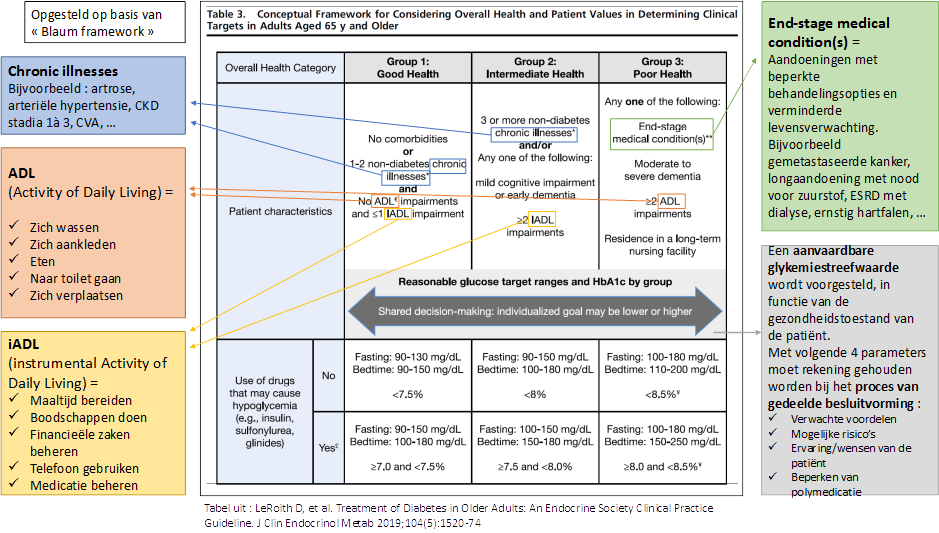
- Bij de evaluatie van de oudere diabetespatiënt houdt men rekening met de gezondheidstoestand van die patiënt, zijn waarden en zijn verwachtingen. Dit maakt gedeelde besluitvorming (« shared decision-making ») over een adequate glykemiestreefwaarde mogelijk (zie conceptueel kader:$).
- Het verminderen van een intensieve behandeling (« deprescribing ») moet deel uitmaken van de opties bij een patiënt wiens klinische complexiteit toeneemt
- De elementen waarmee men rekening moet houden zijn: de verwachte voordelen en mogelijke risico's bij intensifiëring van de behandeling, de voorkeuren van de patiënt en het principe van beperken van polymedicatie.
- Het risico en de gevolgen van hypoglykemie zijn aanzienlijker bij ouderen, naarmate ze minder zelfredzaam worden. Dit benadrukt het belang om de glykemiestreefwaarde individueel op elke patiënt af te stemmen.
- Aanzienlijke hyperglykemie gaat gepaard met risico's die een directe impact hebben op de gezondheidstoestand van de oudere patiënt, zoals uitdroging, elektrolytenstoornissen, urineweginfecties, valincidenten, moeilijke wondgenezing of zelfs opstoten van hyperglykemie of hyperglykemisch coma.
- De aanpak van diabetes bij ouderen blijft niet beperkt tot louter glykemiecontrole: het cardiovasculaire risico is de voornaamste oorzaak van morbiditeit en mortaliteit bij de diabetespatiënt.
- Voor de preventie van complicaties van diabetes blijft bloeddrukcontrole, bij de diabetespatiënt, zelfs bij ouderen, primordiaal.
- De behandeling van type 2-diabetes berust in de eerste plaats op een niet-medicamenteuze aanpak (voeding, lichaamsbeweging, gewichtscontrole, rookstop). Wanneer levensstijl- en dieetmaatregelen de glykemie onvoldoende doen dalen, is de toediening van hypoglykemiërende geneesmiddelen noodzakelijk.
- Metformine is de enige geselecteerde substantie voor de medicamenteuze behandeling bij de oudere diabetespatiënt. Het is een eerstekeuzegeneesmiddel in alle richtlijnen. Nierinsufficiëntie is niet langer een contra-indicatie en metformine kan worden voorgeschreven, op voorwaarde dat de doses worden aangepast tot een eGFR van 30 ml/min, maar voorzichtigheid is geboden in acute situaties.
- Enkele andere antidiabetica kunnen worden overwogen. De keuze moet individueel op de patiënt worden afgestemd, rekening houdend met zijn gezondheidstoestand, zijn persoonlijke kenmerken en het risico op ongewenste effecten. In dit formularium wordt geen selectie gemaakt.
- zie ook Folia augustus 2020.
Belangrijkste wijzigingen
- De beoordeling van de gezondheidstoestand van de oudere diabetespatiënt is een noodzakelijke voorwaarde om een geïndividualiseerde behandeling op te stellen. De Endocrine Society stelt een conceptueel kader voor dat rekening houdt met de gezondheidstoestand van de patiënt, maar ook met zijn waarden en wensen om tot een gedeelde besluitvorming te leiden voor een aangepaste glykemiestreefwaarde
$ . Dit conceptueel kader wordt geïnspireerd door de studies van Blaum et al.$ die voorstellen om een functionele status van de oudere patiënt op te stellen, rekening houdend met de aanwezigheid van chronische aandoeningen, cognitieve en/of visuele stoornissen en afhankelijkheid voor de instrumentele activiteiten in het dagelijks leven (iADL). - Het eerder voorgestelde stappenplan (eveneens geïnspireerd door de studies van Blaum) houdt rekening met 4 parameters bij het bepalen van de geïndividualiseerde glykemiestreefwaarde: de verwachte voordelen van intensifiëring (rekening houdend met de levensverwachting van de patiënt), de mogelijke risico's ten gevolge van deze intensifiëring (rekening houdend met comorbiditeit en comedicatie), de voorkeuren van de patiënt (rekening houden met zijn angsten en overtuigingen, steunen op zijn eerdere ervaring) en het principe van beperken van polymedicatie. Wij stellen dezelfde parameters voor de gedeelde besluitvorming voor.
- Gezien de vaststelling dat oudere diabetespatiënten dikwijls « overbehandeld », worden, dat het verminderen van de intensiteit van de behandeling nog meer deel zou moeten uitmaken van de voorschrijfgewoonten bij de oudere diabetespatiënt, en dat de risico's en de gevolgen van hypoglykemie aanzienlijker zijn bij ouderen, hebben wij beslist om in dit formularium de hypoglykemiërende sulfamiden en de insulines niet langer te selecteren. De nadruk wordt gelegd op het belang om de toestand van de ouder wordende diabetespatiënt regelmatig te herbeoordelen en, zo nodig, minder strikte glykemiestreefwaarden te hanteren naarmate de patiënt minder zelfredzaam wordt (cognitieve stoornissen, opduiken van chronische aandoeningen die de levensverwachting beperken, afhankelijkheid voor de iADL, …). Deze substanties behouden hun plaats bij oudere diabetespatiënten zonder aanzienlijke comorbiditeit en met gehandhaafde autonomie, bij wie de glykemiecontrole onvoldoende is geworden met levensstijlaanpassingen en metformine alleen en bij wie het hypoglykemierisico niet verhoogd is (zie behandeling 'niet geselecteerd').
- Sinds 2015 zijn de GLP-1-analogen en de gliflozines het onderwerp van talrijke publicaties. Zij rapporteerden bemoedigende resultaten op klinische eindpunten (overwegend cardiovasculaire) in studies met bepaalde moleculen en met een populatie van diabetes type-2 patiënten met hoog cardiovasculair risico. Leeftijd is geen uitsluitingscriterium in deze studies, maar toch zijn de patiënten boven de 80 jaar zeer slecht vertegenwoordigd. GLP-1-analogen en gliflozines zouden deel kunnen uitmaken van de te overwegen geneesmiddelen in specifieke situaties (cardiovasculaire voorgeschiedenis, hartfalen, specifieke risico's geassocieerd aan hypoglykemie, …) en rekening houdend met de voorschrijf- en terugbetalingscriteria, maar hun selectie valt buiten het kader van dit geneesmiddelenformularium (zie behandeling "niet geselecteerd"). Zonder te vergeten dat de risico's geassocieerd aan de gliflozines, in het bijzonder volumedepletie, acute nierinsufficiëntie en atypische ketoacidose, tot voorzichtigheid moeten aanzetten, vooral bij deze kwetsbare populatie van oudere patiënten.
- Zie ook Folia van augustus 2020.
Introductie
Geglycosyleerd hemoglobine en streefwaarde bij ouderen.
- Alle recente richtlijnen benadrukken het belang van individualisering van de streefwaarde voor de glykemiecontrole rekening houdend met de patiënt
$ $ $ . Veroudering is één van de elementen waarmee men rekening moet houden Nice$ en NHG$ . $ - Er wordt een stappenplan voorgesteld voor het optimaliseren van de glykemiebehandeling bij ouderen
$ :- Stap 1 : Evalueer de mogelijke voordelen van een opdrijven van de behandeling, rekening houdend met de levensverwachting van de patiënt.
- Stap 2 : Evalueer de mogelijke risico’s verbonden aan een opdrijven van de behandeling, rekening houdend met cognitieve stoornissen, langdurig bestaande diabetes en het feit dat het opstarten van insuline noodzakelijk kan zijn.
- Stap 3 : Overleg de evaluatie van de vorige twee stappen met de patiënt en neem een gedeelde beslissing voor een streefcijfer van het HbA1c (tussen 7,5 en 9%).
- Stap 4 : Beperk polyfarmacie. Overweeg om de behandeling te verminderen wanneer het HbA1c onder het vooropgestelde streefcijfer zakt of wanneer het risico op ongewenste effecten toeneemt. Wanneer de patiënt het streefcijfer voor het HbA1c niet haalt, herevalueer de te verwachten voordelen en risico’s en overweeg eerder om het streefcijfer bij te stellen dan om de behandeling op te drijven.
Achtergrondinformatie
Risico op hypoglykemie :
- Het risico op ernstige hypoglykemie is sterk verhoogd bij oudere diabetici omwille van de leeftijd (75+) en de complexere pathologie. Bij patiënten met een complexe pathologie is bij een standaardbehandeling het risico op ernstige hypoglykemie verdubbeld. Bij een intensieve behandeling is dit risico drie keer zo groot
$ $ . Volgens een epidemiologische studie hebben de voorschrijvers nog niet de gewoonte om de behandeling bij de oudere diabetespatiënt af te bouwen$ . Er bestaan over dit onderwerp zeer weinig richtlijnen, wat mogelijk één van de verklaringen hiervoor is$ .
Diabetes en het risico op hartinsufficiëntie:
- Gegevens uit een recente epidemiologische studie tonen aan dat hartinsufficiëntie, samen met perifeer arterieel vaatlijden, de meest voorkomende eerste uiting van een cardiovasculaire aandoening is bij patiënten met type 2-diabetes
$ . Dit gegeven benadrukt dat het belangrijk is om het risico op hartfalen van de verschillende hypoglykemiërende geneesmiddelen in kaart te brengen. In de toekomst zouden cardiovasculaire veiligheidsstudies hartfalen moeten opnemen als primair eindpunt, naast cardiovasculaire mortaliteit, myocardinfarct en niet-fataal CVA$ .
Behandeling
Geselecteerd
Niet-medicamenteus
Een streefcijfer bepalen afgestemd op de patiënt, volgens zijn gezondheidstoestand (goed, intermediair, slecht), en regelmatig herbeoordelen: Conceptueel kader
Aanbevelingen
- De ADA Standards of Medical Care in Diabetes
$ benadrukt, bij ouderen, het belang om de medisch-psychosociale toestand te beoordelen en om in het bijzonder de cognitieve stoornissen op te sporen en naar een zo laag mogelijk hypoglykemierisico te streven. - De Endrocrine Society publiceerde in 2019
$ een specifieke aanbeveling voor de behandeling van diabetes bij ouderen, die dezelfde punten overweegt. De auteurs stellen een conceptueel kader voor dat rekening houdt met de gezondheidstoestand van de patiënt, maar ook met zijn waarden en wensen om tot een gedeelde besluitvorming te leiden voor een aangepaste glykemiestreefwaarde. Zij stellen voor om, in geval van behandeling met een geneesmiddel dat een risico op hypoglykemie inhoudt, een indicator van « overbehandeling » toe te voegen, meer bepaald een ondergrens van de vooraf bepaalde glykemiestreefwaarde, rekening houdend met de gezondheidstoestand van de patiënt (Hba1c ≥ 7% indien « good health »,≥ 7,5% indien « intermediate health » en ≥ 8% indien « poor health »).
Doelstelling
Gedeelde besluitvorming waarbij een « aanvaardbare glykemiestreefwaarde » wordt voorgesteld volgens de gezondheidstoestand van de patiënt. Bij dit proces van gedeelde besluitvorming wordt rekening gehouden met: de verwachte voordelen, mogelijke risico's, de ervaring en wensen van de patiënt en het beperken van polymedicatie. Deze beoordeling moet regelmatig gebeuren.
Voorgestelde tool
Conceptueel kader, in ruime mate geïnspireerd door de Endocrine Society.
Levensstijlaanpassingen : gewichtsreductie, dieetaanpassingen, fysieke activiteit, rookstop
De niet-medicamenteuze aanpak van type 2-diabetes berust in de eerste plaats op veranderingen in levensstijl (evenwichtige voeding, lichaamsbeweging en gewichtsverlies) en op de aanpak van geassocieerde cardiovasculaire risicofactoren zoals hypertensie, roken en obesitas.
Levensstijlaanpassingen geven een gunstig effect op gewicht, glykemiecontrole, bloeddruk- en lipidencontrole. Eén grote RCT met meer dan 10 jaar follow-up bij 5000 patiënten, en een systematische review konden echter geen effect aantonen op harde eindpunten. Geen effect op een gecombineerd cardiovasculair eindpunt(HR 0,95 met 95% BI van 0,83 tot 1,09, p = 0,51) in de RCT, noch op mortaliteit (alle oorzaken) of op de preventie van micro- en macrovasculaire complicaties in de systematische review.
Gewichtsreductie
Gewichtsreductie (bij patiënten met overgewicht en obesitas, BMI>27) heeft een bewezen gunstig effect op de glykemiecontrole, het lipidenmetabolisme en van de bloeddruk(Gegevens uit de transparantie fiche "diabetes type 2").
Fysieke activiteit
Een gestructureerde vorm van fysieke activiteit verbetert de bloeddrukcontrole, vermindert de cardiovasculaire risicofactoren , draagt bij tot gewichtsverlies en verbertert de levenskwaliteit bij type 2 diabetespatiënten
Een prospectieve cohortstudie met meta-analyse van bestaande studies, gepubliceerd in 2012, toont een gunstig effect van fysieke activiteit op de mortaliteit bij diabetespatiënten. Fysieke activiteit, zelfs indien matig, ging gepaard met een ongeveer driemaal geringer risico op vroegtijdig overlijden. Fysieke activiteit geeft een significante verbetering van de glykemiecontrole(Gegevens uit de transparantie fiche "diabetes type 2").
Voor cardiovasculaire en renale preventie wordt een dieet rijk aan onverzadigde vetzuren (voornamelijk mono-onverzadigde), granen, groenten en fruit aangeraden.
Rookstop
Rookstop is belangrijk aangezien het risico op cardiovasculaire aandoeningen twee keer hoger is bij rokende dan bij niet-rokerende diabeten
Medicamenteus
Indien onvoldoende glykemiecontrole met levensstijlaanpassingen, eGFR hoger dan 30 ml/min en indien de glykemiestreefwaarde afgestemd op de patiënt (conceptueel kader) niet bereikt wordt: Metformine in monotherapie (de dosis aanpassen volgens eGFR)
Geselecteerde geneesmiddelen: metformine
Werkzaamheid
- Geen gegevens over harde eindpunten bij ouderen.
- Metformine lijkt het risico op overlijden en cardiovasculaire morbiditeit matig te verminderen (gegevens uit de UKPDS-studie)
$ . In de UKPDS-studies hadden patiënten recent gediagnosticeerde diabetes en overgewicht of obesitas. De mogelijke biases in deze studies worden vaak benadrukt$ . - Vergeleken met hypoglykemiërende sulfamiden in monotherapie is er een vermindering van cardiovasculaire gebeurtenissen
$ en van mortaliteit bij patiënten met hartdecompensatie (uit observationeel onderzoek)$ . - Vergeleken met andere hypoglykemiërende behandelingen gaat metformine gepaard met een lagere mortaliteit bij patiënten met een voorgeschiedenis van atherotrombose
$ of met nierfunctiestoornissen (uit observationeel onderzoek)$ . - Een dubbelblindstudie toont een daling van macrovasculaire gebeurtenissen (secundaire eindpunten) met metformine versus placebo, toegevoegd aan insuline.
Veiligheid
- Dosisafhankelijke maag- darmklachten zijn een zeer frequent voorkomend ongewenst effect
$ . - Het risico op melkzuuracidose is niet hoger dan met andere orale antidiabetica indien de posologie en de contra-indicaties gerespecteerd worden.
$ - Ze lijken veilig voor gebruik bij patiënten met lichte tot matige nierinsufficiëntie.$
- De nierfunctie daalt fysiologisch met de leeftijd en de achteruitgang kan bij ouderen meer uitgesproken zijn in specifieke situaties: bijvoorbeeld bij het starten van een antihypertensivum of diureticum, in het begin van een behandeling met een NSAID, bij een infectie met hoge koorts en bij mogelijke uitdroging. Voorzichtigheid is geboden in deze situaties gezien het verhoogde risico op melkzuuracidose.
- Langdurig gebruik van metformine geeft een verhoogd risico op een tekort aan vitamine B12
$ . De betekenis voor de kliniek van dit tekort is alsnog niet duidelijk. Bepaling van het serumgehalte van vitamine B 12 lijkt geïndiceerd bij patiënten die tijdens behandeling met metformine neuropathische klachten ontwikkelen of bij wie het gemiddelde globulaire volume verhoogt is. - De nierfunctie daalt fysiologisch met de leeftijd en de achteruitgang kan bij ouderen meer uitgesproken zijn in specifieke situaties: bijvoorbeeld bij het starten van een antihypertensivum of diureticum, in het begin van een behandeling met een NSAID, bij een infectie met hoge koorts en bij mogelijke uitdroging.
- Langdurig gebruik van metformine geeft een verhoogd risico op een tekort aan vitamine B12
$ . De betekenis voor de kliniek van dit tekort is alsnog niet duidelijk. Bepaling van het serumgehalte van vitamine B 12 lijkt geïndiceerd bij patiënten die tijdens behandeling met metformine neuropathische klachten ontwikkelen of bij wie het gemiddelde globulaire volume verhoogt is.
Aanbevelingen
- De klinische praktijkrichtlijnen bevelen metformine als eerstekeuzebehandeling aan, zelfs in afwezigheid van overgewicht
$ $ $ is een van de meest effectieve medicijnen om HbA1c te verlagen. Het feit dat het gewicht niet toeneemt, maakt het tot een bijzonder gunstige behandeling voor mensen met overgewicht of obesitas$ .
- De Belgische aanbeveling over type 2-diabetes
$ , waarvan in 2015 een update verscheen, stelt voor om in geval van nierinsufficiëntie- de absolute contra-indicatie voor metformine te beperken tot patiënten met een GFR lager dan 30 ml/min.
- bij een GFR tussen 30 en 60 ml/min blijft metformine een eerste keuze op voorwaarde dat de maximumdosis beperkt wordt tot 1 g metformine per dag en metformine tijdelijk wordt onderbroken bij elke situatie die het risico op lactaatacidose verergert, zoals ernstige ziekte, sepsis, hypoxemie en uiteraard in geval van een operatieve ingreep of gebruik van contraststoffen.
Indien onvoldoende glykemiecontrole, met levensstijlaanpassingen en met metformine in monotherapie en indien de glykemiestreefwaarde afgestemd op de patiënt (conceptueel kader) niet bereikt wordt: Bij een oudere in goede algemene conditie met behoorlijke levensverwachting: geen selectie, elk geval afzonderlijk bekijken
Indien onvoldoende glykemiecontrole met, ter aanvulling van levensstijlaanpassingen, metformine alleen, stelt de Belgische richtlijn voor om een tweede oraal antidiabeticum te associëren (ofwel een hypoglykemiërend sulfamide, ofwel een gliptine, ofwel een glitazon, ofwel een gliflozine), te kiezen volgens de kenmerken van de patiënt.
Bij oudere diabetespatiënten zonder aanzienlijke comorbiditeit en met gehandhaafde autonomie kan een tweede medicatiestap overwogen worden ( met ofwel een hypoglykemiërend sulfamide, ofwel een gliptine, ofwel een glitazon, ofwel een gliflozine) . De keuze moet in overleg met de patiënt en zijn zorgverleners gebeuren, afhankelijk van zijn toestand.
Geen selectie in het kader van dit formularium.
Indien onvoldoende glykemiecontrole met metformine in monotherapie: Bij een kwetsbare oudere met beperkte levensverwachting, met polypathologie en polymedicatie: overweeg een minder strikte streefwaarde voor het HbA1c te hanteren, met behoud van metformine (dosis aanpassen volgens eGFR)
Bij een kwetsbare oudere met beperkte levensverwachting, polypathologie en polymedicatie adviseren we om een minder strikte streefwaarde voor het HbA1c te hanteren (cfr. Introductie bovenaan deze pagina) en metformine in monotherapie te continueren, dosis aanpassen volgens de eGFR.
- Een studie onderzocht en vergeleek de weerslag van de complicaties en de belasting van de diabetesbehandeling op de algemene levenskwaliteit van de patiënt
$ . De resultaten tonen aan dat de nettowinst (voordelen min nadelen) met de leeftijd afneemt. De winst wordt beïnvloed door de belasting die de patiënt door zijn behandeling ondervindt. Dit benadrukt het belang om hiermee rekening te houden in de besluitvorming$ . Vanaf 75 jaar overheersen de nadelen van de meeste behandelingen op elke mogelijke winst$ . - $
- Ondanks dat de recente klinische praktijkrichtlijnen een individueel afgestemde glykemiestreefwaarde aanbevelen, blijkt dat ouderen nog al te vaak met te strikte streefwaarden behandeld worden (<7%), zelfs als ze in slechte gezondheid verkeren. En dit, ten koste van de veiligheid
$ Een epidemiologische studie toont aan bij oudere diabetici die zeer lage bloeddruk- en/of glykemiewaarden hebben zelden wordt overgegaan tot afbouw of stopzetting van de behandelingen die potentieel verantwoordelijk zijn voor deze te lage waarden$ . Een andere epidemiologische studie (analyse van de gegevens uit de GUIDANCE studie, bij een West-Europese populatie) toont aan dat bij ongeveer de helft van de 65-plussers de glykemie te strikt geregeld is voor hun leeftijd (≤ 7), niettegenstaande een hoger risico op ernstige hypoglykemieën die potentieel gevaarlijk zijn voor patiënten met cardiovasculaire aandoeningen$ $ . - Hyperglykemie en de directe gevolgen ervan moeten niettemin in het oog gehouden worden. Bij de oudere diabetespatiënt is regelmatige herbeoordeling noodzakelijk.
Behandeldoelen dienen individueel aangepast te worden bij oudere diabetici, rekening houdend met hun gezondheidstoestand. Deze wordt in publicaties in 3 categorieën ingedeelt: "goed", intermediair/matig complex (kwetsbaar) en slecht/zeer complex (afhankelijk).
Niet geselecteerd
Medicamenteus
Insuline
-
Geen gegevens over harde eindpunten bij ouderen.
-
Insuline vermindert het risico op microvasculaire complicaties vergeleken met dieetmaatregelen alleen bij jonge patiënten met recente diabetes (UKPDS 33)
$ . De mogelijke biases van deze studie werden benadrukt$ . Overigens is een daling van de macrovasculaire complicaties en mortaliteit nog steeds niet aangetoond, zelfs niet met insuline glargine in vroegtijdige startbehandeling bij een groep patiënten met een verhoogd cardiovasculair risico en diabetes of die intolerant zijn voor glucose (ORIGIN trial)$ . -
Een meta-analyse van gerandomiseerde gecontroleerde studies vergeleek de voordelen en risico's van de combinatie metformine-insuline ten opzichte van monotherapie met insuline. Deze publicatie bevestigt het voordeel van de combinatie op het vlak van intermediaire criteria zoals gewicht (lage winst) en de vereiste (lagere) insulinedosissen. Er is echter geen bewijs van winst op harde criteria zoals 'all-cause'-mortaliteit of cardiovasculaire mortaliteit
$ . Deze gegevens zijn afkomstig van studies uitgevoerd bij patiënten met een gemiddelde leeftijd onder de 65 jaar.
Veiligheid
- De voornaamste ongewenste effecten van insuline zijn hypoglykemie en gewichtstoename. Soms is het risico op hypoglykemie verhoogd ten gevolge van een ingewikkeld insulineschema. Een kleine, niet gecontroleerde studie, toonde aan dat bij 65 plussers, een vereenvoudiging van het insulineschema volgens een voorafbepaald algoritme zorgde voor een vermindering van het risico op hypoglykemie, zonder negatief effect op de glykemiecontrole. Deze studie toonde tevens aan dat het risico op hypoglykemie bij deze oudere populatie niet gelinkt was aan de waarde van het HbA1c
$ . De in deze studie voorgestelde vereenvoudiging van het insulineschema omvatte onder meer een wijziging van het innamemoment ((toediening 's morgens in plaats van 's avonds).. - De komst van nieuwe concentraties van insuline-analogen verhoogt het risico op doseringsfouten en dus het risico op ongewenste effecten
$ .
Motivatie
- De redactie van het Formularium Ouderenzorg heeft beslist om insuline met intermediaire werkingsduur niet langer in dit Formularium te selecteren. Dit volgt op de vaststelling dat oudere diabetespatiënten nog dikwijls « overbehandeld » worden en dat de risico's en de gevolgen van hypoglykemie aanzienlijker zijn bij deze patiënten.
- De nadruk wordt gelegd op het belang om de toestand van de ouder wordende diabetespatiënt regelmatig te herbeoordelen en, zo nodig, minder strikte glykemiestreefwaarden te hanteren naarmate de patiënt minder zelfredzaam wordt (cognitieve stoornissen, opduiken van chronische aandoeningen die de levensverwachting beperken, afhankelijkheid voor de iADL, …) (zie conceptueel kader:$).
- Het verminderen van een intensieve behandeling (« deprescribing ») zou deel moeten uitmaken van de voorschrijfgewoonten bij een diabetespatiënt met comorbiditeit en/of die minder zelfredzaam wordt.
- Echter, wanneer bij gezonde ouderen met een behoorlijke levensverwachting en zonder specifiek risico op hypoglykemie de glykemiecontrole onvoldoende is geworden (voor de individueel vastgelegde glykemiestreefwaarde aan de hand van een gedeelde besluitvorming) met levensstijlaanpassingen en een orale behandeling, en een injecteerbare behandeling overwogen wordt, zou men een basale insuline kunnen voorstellen.
- Voor het opstarten van een insulinebehandeling bij ouderen benadrukt de ADA Standards of Medical Care in Diabetes
$ $ de noodzaak van voldoende functionele capaciteit (gezichtsvermogen, coördinatie, begrip…) en een vereenvoudigd insulineschema, met eventueel het verschuiven van de eenmalige toediening 's avonds naar 's morgens.
De hypoglykemiërende sulfamiden
Werkzaamheid
- Geen gegevens over harde eindpunten bij ouderen.
- Winst op de microvasculaire complicaties werd aangetoond met glibenclamide bij jonge patiënten met recente diabetes (UKPDS 33)
$ , maar deze gegevens zijn zwak. De mogelijke biases van deze studie werden benadrukt$ . - Ten opzichte van placebo verlagen de sulfamiden in monotherapie de HbA1c-waarde met ongeveer 1,5%. Geassocieerd aan metformine leiden ze tot een bijkomende daling van de HbA1c-waarde met 0,8 tot 1%
$ .
Veiligheid
- Hypoglykemie (dosisafhankelijk) is het belangrijkste ongewenst effect van de hypoglykemiërende sulfamiden$.
- De cardiovasculaire veiligheid van de hypoglykemiërende sulfamiden is al vele jaren het voorwerp van discussie :
- Enerzijds verhoogt het voorkomen van ernstige hypoglykemiën het risico op cardiovasculaire aandoeningen$.
- Anderzijds is er regelmatig melding van een verhoogd mortaliteitsrisico door de combinatie metformine/hypoglykemiërend sulfamide, dit wordt echter niet bevestigd in een uiterst nauwkeurige analyse van RCT’s$.
- Behandeling met hypoglykemiërende sulfamiden kan gewichtstoename geven (ongeveer 3,8 kg in monotherapie en 2 kg indien gecombineerd met metformine)
$ .
Motivatie
- De redactie van het Formularium Ouderenzorg heeft beslist om de hypoglykemiërende sulfamiden niet langer in dit Formularium te selecteren. Dit volgt op de vaststelling dat oudere diabetespatiënten nog dikwijls « overbehandeld » worden en dat de risico's en gevolgen van hypoglykemie aanzienlijker zijn bij deze patiënten.
- De nadruk wordt gelegd op het belang om de toestand van de ouder wordende diabetespatiënt regelmatig te herbeoordelen en, zo nodig, minder strikte glykemiestreefwaarden te hanteren naarmate de patiënt minder zelfredzaam wordt (cognitieve stoornissen, opduiken van chronische aandoeningen die de levensverwachting beperken, afhankelijkheid voor de iADL, …) (zie conceptueel kader$).
- Het verminderen van een intensieve behandeling (« deprescribing ») zou deel moeten uitmaken van de voorschrijfgewoonten bij een diabetespatiënt met comorbiditeit en/of die minder zelfredzaam wordt.
- Echter, wanneer bij gezonde ouderen met een behoorlijke levensverwachting en zonder specifiek risico op hypoglykemie de glykemiecontrole onvoldoende is geworden (voor de individueel vastgelegde glykemiestreefwaarde aan de hand van een gedeelde besluitvorming) met metformine in monotherapie en levensstijlaanpassingen, zou men een hypoglykemiërend sulfamide kunnen voorstellen. Langwerkende geneesmiddelen zijn niettemin te vermijden bij ouderen.
Gliniden : repaglinide
Repaglinide is niet onderzocht bij ouderen boven de 75 jaar. Het leidt tot een daling van het HbA1c die vergelijkbaar is met de daling bij behandeling met metformine. Combinatietherapie met repaglinide en metformine leidt tot een grotere daling van het HbA1c dan monotherapie met metformine (er is wel een toename van het lichaamsgewicht en een hoger risico op hypoglykemieën).
Motivatie
Repaglinide wordt niet geselecteerd omwille van een ongunstige balans tussen voor- en nadelen.
Glitazonen : pioglitazon
Werkzaamheid
Er zijn geen klinische gegevens die aantonen dat een behandeling met pioglitazon een vermindering geeft van morbiditeit of cardiovasculaire mortaliteit.
-
Geen gegevens over harde eindpunten bij ouderen.
-
Het toevoegen van pioglitazon aan een bestaande hypoglykemiërende behandeling leidde in de PROactive-studie tot een lagere incidentie van een aantal macrovasculaire incidenten in deze populatie met hoog cardiovasculair risico (samengesteld secundair eindpunt: mortaliteit, niet-fataal myocardinfarct en CVA)
$ . -
Door de methodologische manipulaties in deze studie en de afwezigheid van voordeel van pioglitazon versus placebo voor het primair eindpunt kan men niet besluiten dat pioglitazon een bewezen winst heeft op het vlak van preventie van cardiovasculaire gebeurtenissen
$ -
Een systematische review met meta-analyse
$ bij diabetici, prediabetici en patiënten met insulineresistentie, bestudeerde het voordeel van pioglitazone op het risico van majeure cardiovasculaire incidenten (samengesteld eindpunt van niet-fatale infarcten en CVA’s en cardiovasculaire mortaliteit). De resultaten worden vooral bepaald door twee studies waaronder de PROactive studie die hieronder wordt beschreven. De meta-analyse toont bij diabetici onder pioglitazone een vermindering van het risico op majeure cardiovasculaire incidenten (samengesteld eindpunt van niet-fatale infarcten en CVA’s en cardiovasculaire mortaliteit) met een RR van 0.83 (95%BI : 0.72 – 0.97). Een sequentiële analyse (TSA : trial sequential analysis) toont dat het aantal gevallen dat nodig is om voldoende power te garanderen en om statistische fouten uit te sluiten niet wordt bereikt voor dit resultaat, waardoor we niet definitief kunnen concluderen tot een voordeel van pioglitazon.
-
Hartdecompensatie, oedeem, een verhoogd fractuurrisico bij vrouwen
$ $ en gewichtstoename zijn ongewenste effecten van alle glitazones (Gegevens uit de transparantie fiche "diabetes type 2"). -
Een systematische review met meta-analyse
$ waarbij diabetische, prediabetische en insuline-resistente patiënten werden geëvalueerd, bestudeerde het voordeel van pioglitazon op het risico van ernstige cardiovasculaire gebeurtenissen (samengesteld criterium van infarct en niet-fataal CVA en cardiovasculaire mortaliteit). Naast de eindpunten betreffende de werkzaamheid, tonen de resultaten ook een verhoogd risico op hartfalen (RR = 1,32 met 95% CI 1,14 tot 1,54), fractuur (RR = 1,52 met 95% CI van 1.17 tot 1.99), oedeem (RR = 1.63 met 95% CI 1.52 tot 1.75) en gewichtstoename (RR = 1.60 met 95% CI van 1,50 tot 1,72). -
Verschillende publicaties (overwegend epidemiologische gegevens) vermelden een verband tussen de inname van pioglitazon en het risico op blaaskanker
$ $ $ $ (Gegevens uit de transparantie fiche "diabetes type 2")terwijl andere epidemiologische gegevens meer geruststellend zijn$ $ . In dit verband heeft het EMA in juli 2011 besloten dat, ondanks een lichte risicotoename bij een beperkt aantal type 2-diabetespatiënten, de kosten-batenbalans van pioglitazon positief bleef. Ze beveelt een aantal voorzorgsmaatregelen aan om deze lichte risicotoename op blaaskanker te verminderen$ $ . De FDA heeft in december 2016 hierover een update gepubliceerd gebaseerd op de nieuwe publicaties$ . Ze concludeerden dat het gebruik van medicatie op basis van pioglitazon mogelijk gelinkt kan zijn aan een verhoogd risico op blaaskanker. Ze adviseren de gezondheidswerkers om pioglitazon niet te gebruiken bij patiënten met blaaskanker en om rekening te houden met de baten-risicoverhouding bij de patiënten met blaaskanker in de voorgeschiedenis. Men kan zich verbasen over deze conclusie waarbij men een verhoogd risico erkent, zonder specifieke preventieve maatregelen te nemen. -
Een epidemiologische studie suggereert een verband tussen het gebruik van glitazones en een verhoogd risico op diabetisch macula-oedeem
$ . -
De marktvergunning voor rosiglitazon werd in september 2010 door het EMA geschorst omwille van de cardiovasculaire risico's
$ . Voor pioglitazon werd dergelijk risico niet vastgesteld.
Motivatie
Gezien de ongunstige balans tussen voor- en nadelen wordt pioglitazon niet geselecteerd. Het risico op hartfalen en fractuur is bijzonder zorgwekkend bij ouderen, met daarnaast het negatieve effect op het gewicht.
GLP-1-analogen (incretinemimetica)
Werkzaamheid
-
GLP-1-analogen zijn voor de glykemiecontrole niet effectiever dan andere oudere en minder dure hypoglykemische middelen. $
-
Cardiovasculaire winst: Enkele studies naar cardiovasculaire veiligheid tonen statistisch significante winst aan in het voordeel van bepaalde GLP-1-analogen (zie Folia mei 2019 en december 2019). Dit is het geval voor liraglutide en dulaglutide. De factoren die het verschil in effect tussen de geneesmiddelen kunnen verklaren zijn vooralsnog niet duidelijk. Alle geïncludeerde populaties in deze studies hebben een hoog cardiovasculair risico (en ongeveer de helft is 65 jaar of ouder). Aanvullende gegevens zijn nodig om de betrokken mechanismen beter te begrijpen. $.
-
Er zijn vormen met lange werkingsduur (wekelijkse toediening) beschikbaar die voor de glykemiecontrole geen verschil lijken te vertonen met de dagelijks toegediende vormen
$ .$ . - GLP-1-analogen hebben een gunstig (maar bescheiden) effect op het gewicht en hebben een laag risico op hypoglykemie.
Veiligheid
- Gastro-intestinale stoornissen (misselijkheid, braken, diarree) en anorexia, licht verhoogd risico op pancreasstoornissen. Rekening houdend met deze gastro-intestinale ongewenste effecten en bij gebrek aan evaluatiegegevens over de GLP-1-analogen bij patiënten met diabetische gastroparese of een andere ernstige gastro-intestinale aandoening, is het verkieslijk ze niet in deze situaties te gebruiken. Gering hypoglykemierisico. Dit risico bestaat niettemin bij associatie met hypoglykemiërende sulfamiden of met insuline. Een dosisreductie van het hypoglykemiërend sulfamide of van de basale insuline moet worden overwogen bij associatie.
- De wekelijks toegediende vormen veroorzaken minder gastro-intestinale stoornissen, maar meer reacties op de injectieplaats. Daarnaast zijn de ongewenste effecten, wanneer ze zich voordoen, moeilijker aan te pakken door de trage eliminatie van het product uit het lichaam.
- Het gebruik van deze substanties is afgeraden in geval van ernstige nierinsufficiëntie (CrCl < 30 ml/min) (beperkte gegevens). Het gebruik van exenatide voor wekelijkse toediening is afgeraden vanaf een CrCl < 50 ml/min.
- Vorming van antistoffen: de klinische betekenis is niet duidelijk.
- Liraglutide en semaglutide: mogelijk verhoogd risico op diabetische retinopathie.
- Er zijn geen veiligheidsgegevens op lange termijn.
- Er werden ook overgevoeligheidsreacties beschreven en gevallen van pancreas- en schildklierkanker, struma, darmstenosen en -obstructies.
- Zie ook Repertorium BCFI.
Motivatie
- De redactie van het Formularium Ouderenzorg heeft beslist om geen andere geneesmiddelen dan metformine in dit Formularium te selecteren. Dit volgt op de vaststelling dat oudere diabetespatiënten nog dikwijls « overbehandeld » worden en dat de risico's en gevolgen van hypoglykemie aanzienlijker zijn bij deze patiënten.
- De nadruk wordt gelegd op het belang om de toestand van de ouder wordende diabetespatiënt regelmatig te herbeoordelen en, zo nodig, minder strikte glykemiestreefwaarden te hanteren naarmate de patiënt minder zelfredzaam wordt (cognitieve stoornissen, opduiken van chronische aandoeningen die de levensverwachting beperken, afhankelijkheid voor de iADL, …) (zie conceptueel kader$).
- Het verminderen van een intensieve behandeling (« deprescribing ») zou deel moeten uitmaken van de voorschrijfgewoonten bij een diabetespatiënt met comorbiditeit en/of die minder zelfredzaam wordt.
- Echter, gezien enkele bemoedigende resultaten met deze geneesmiddelenklasse, bij gezonde ouderen met een behoorlijke levensverwachting, maar een cardiovasculaire voorgeschiedenis en een BMI > 30, wanneer de glykemiecontrole onvoldoende is geworden (voor de individueel vastgelegde glykemiestreefwaarde aan de hand van een gedeelde besluitvorming) met levensstijlaanpassingen en metformine, en een injecteerbare behandeling overwogen wordt, zou men een GLP-1-analoog kunnen voorstellen.
Gliptines (DPP-4-antagonisten)
Werkzaamheid
- De beschikbare gegevens tonen dat gliptines het, op vlak van glykemiecontrole, niet beter (soms zelfs slechter) doen dan oudere, goedkopere middelen$ .
- Hun voordeel, in combinatie met metformine, is een betere gewichtscontrole in vergelijking met sulfamiden en pioglitazon, en een lager risico op hypoglykemie vergeleken met sulfamiden.
- Studies naar cardiovasculaire veiligheid: De gliptines verhogen noch beperken het risico op cardiovasculaire complicaties vergeleken met placebo
$ $ $ Zie ook Folia november 2013.
Veiligheid
-
Voornaamste ongewenste effecten: pancreasstoornissen, overgevoeligheidsreacties en nierinsufficiëntie
$ $ $ $ -
Risico op hartfalen : De publicatie van de cardiovasculaire veiligheidsstudie SAVOR-TIMI had vrees doen ontstaan omdat het gebruik van saxagliptine, als "add-on" behandeling, tot een significant verhoogd risico op hospitalisatie voor hartdecompensatie had geleid, vergeleken met placebo. De sindsdien gepubliceerde gegevens hierover zijn overwegend geruststellend, maar strikte follow-up blijft noodzakelijk bij patiënten met bestaand hartfalen. $
-
Risico op hypoglycemie : meer hypoglykemieën ten opzichte van placebo met linagliptine, vooral in combinatie met een hypoglykemiërend sulfamide. Men dient hiermee rekening te houden bij associatie, en een verlaging van de dosis van het sulfamide te overwegen bij het instellen van een combinatiebehandeling
$ $ $ . -
Andere ongewenste effecten
$ $ Zie ook Repertorium BCFI.
Motivatie
- Deze geneesmiddelen worden niet geselecteerd omwille van een matig effect op de glykemiecontrole, de afwezigheid van bewijs van een gunstig effect op diabetescomplicaties, onbekende veiligheid op lange termijn, geen duurzaam gewichtsverlies en hun aanzienlijke kostprijs
$ .
Gliflozines
Sedert december 2014 zijn er vier substanties, empagliflozine, canagliflozineb, en dapagliflozine en ertugliflozine, beschikbaar op de Belgische markt. Het gebrek aan terugblik blijft één van de voornaamste factoren om tot voorzichtig gebruik van deze geneesmiddelenklasse aan te zetten
Werkzaamheid
-
Het effect op de glykemiecontrole is bescheiden (ongeveer 0,5 tot 0,7 % ten opzichte van placebo
$ $ $ $ en hun hypoglykemiërend effect neemt af in geval van nierinsufficiëntie$ $ . -
Cardiovasculaire winst: Er zijn drie cardiovasculaire veiligheidsstudies met gliflozines gepubliceerd : de EMPA-REG studie met empagliflozine
$ en het CANVAS programma met canagliflozine$ en de DECLARE-TIMI studie met dapagliflozine$ . Elk van deze studies werd uitgevoerd in een populatie met hoog cardiovasculair risico en heeft een non-inferioriteit design. Oudere patiënten waren niet uitgesloten en vrijwel de helft van de patiënten in deze studies is 65 jaar of ouder. De -
-
$ (zie ook Folia november 2015 en februari 2017)
-
$
-
- Over een mogelijk nierbeschermend effect: De secundaire eindpunten in de 3 cardiovasculaire veiligheidsstudies (EMPA-REG
$ , CANVAS$ en DECLARE-TIMI)$ wijzen op een voordeel op de progressie van nefropathie voor de 3 substanties. Een studie met canagliflozine onderzocht het renale effect als primair eindpunt (CREDENCE$ studie, zie ook Folia oktober 2019) en toont winst aan, maar alleen in een populatie met nefropathie in het stadium van macro-albuminurie.
Veiligheid
- De voornaamste ongewenste effecten zijn urogenitale infecties door geïnduceerde glucosurie.(vooral cystitis en candidiase).
- In tegenstelling tot een mogelijk nierbeschermend effect (zie Werkzaamheid). Er is ook een risico op acute nierinsufficiëntie. Dit rechtvaardigt het vermijden van het gebruik van deze geneesmiddelen bij patiënten met een gestoorde nierfunctie (Daarnaast vermindert hun werkzaamheid wanneer de CrCl lager is dan 60 ml/min). Bij patiënten die deze middelen nemen, dient men de nierfunctie te controleren alvorens ze voor te schrijven en vervolgens regelmatig, en alert te zijn bij situaties met een risico op acute nierschade(uitdroging, gelijktijdig gebruik van NSAID's).
- Het gebruik van de gliflozines zou een hoger risico op renale ongewenste effecten inhouden in de categorie patiënten boven de 75 jaar. Wij beschikken enkel over gegevens met canagliflozine. Dit maakt het niet mogelijk te besluiten tot een klasse-effect noch om het uit te sluiten$.
- Het gebruik van gliflozines werd in verband gebracht met een verhoogd fractuurrisico, dit werd niet bevestigd in een meta-analyse. Er zijn gegevens nodig van betere kwaliteit en over een langere termijn om hierover definitieve conclusies te kunnen trekken. $
- Een verhoogd risico op amputatie van de extremiteiten lijkt te worden bevestigd na aanvullend analyses die door de regelgevende instanties werden aangevraagd. Het risico blijkt verhoogd bij de gehele geneesmiddelenklasse. $
- Gezien het risico op atypische ketoacidose, met andere woorden zonder ernstige hyperglykemie, beveelt het Europees Geneesmiddelenagentschap aan om patiënten en voorschrijvers in te lichten over dit risico
$ $ . Dit risico blijft weliswaar uitzonderlijk, maar lijkt frequenter voor te komen bij een gelijktijdige behandeling met insuline en in geval van bevorderende factoren zoals alcoholgebruik of stress te wijten aan een infectie of een chirurgische ingreep$ .
Motivatie
- De redactie van het Formularium Ouderenzorg heeft beslist om geen andere geneesmiddelen dan metformine in dit Formularium te selecteren. Dit volgt op de vaststelling dat oudere diabetespatiënten nog dikwijls « overbehandeld » worden en dat de risico's en gevolgen van hypoglykemie aanzienlijker zijn bij deze patiënten.
- De nadruk wordt gelegd op het belang om de toestand van de ouder wordende diabetespatiënt regelmatig te herbeoordelen en, zo nodig, minder strikte glykemiestreefwaarden te hanteren naarmate de patiënt minder zelfredzaam wordt (cognitieve stoornissen, opduiken van chronische aandoeningen die de levensverwachting beperken, afhankelijkheid voor de ADL, …) (zie conceptueel kader$)
- Het verminderen van een intensieve behandeling (« deprescribing ») zou deel moeten uitmaken van de voorschrijfgewoonten bij een diabetespatiënt met comorbiditeit en/of die minder zelfredzaam wordt.
- Echter, gezien enkele bemoedigende resultaten met deze geneesmiddelenklasse, bij gezonde ouderen met een behoorlijke levensverwachting, maar een cardiovasculaire voorgeschiedenis, wanneer de glykemiecontrole onvoldoende is geworden (voor de individueel vastgelegde glykemiestreefwaarde aan de hand van een gedeelde besluitvorming) met levensstijlaanpassingen en metformine alleen, en op voorwaarde dat de eGFR ≥ 60 ml/min/1.73 m2 bedraagt, zou men een gliflozine kunnen overwegen.
- De gliflozines zijn zeker geen eerste keuze
zijnin de huidige aanpak van type 2-diabetes bij ouderen, vooral omwille van het gebrek aan terugblik van farmacovigilantie en veiligheidsalarmen (mogelijk verhoogd renaal risico boven 75 jaar, risico op fracturen, amputaties, atypische ketoacidose, risico's ten gevolge van hypovolemie.
Acarbose
In vergelijking met placebo leidt behandeling met acarbose tot een significante daling van het HBA1c. De glykemiecontrole is vergelijkbaar met die van metformine en sulfamiden.
Er is geen klinisch bewijs dat een behandeling met acarbose tot een daling van de cardiovasculaire morbiditeit of mortaliteit leidt(Gegevens uit de transparantie fiche "diabetes type 2").
Acarbose veroorzaakt zeer frequent gastro-intestinale stoornissen. Een publicatie waarschuwt voor het risico op luchthoudende cysten in het abdomen gelinkt aan het gebruik van intestinale alfa-glucosidaseremmers, waaronder acarbose. Deze cystische pneumatosis is vaak symptomatisch, maar het verband met het geneesmiddelengebruik wordt meestal laattijdig erkend, met als gevolg dat er een verkeerde diagnose wordt gesteld
Invasief
Bariatrische chirurgie
Talrijke publicaties vermelden winst, steeds op intermediaire eindpunten van gewicht en glykemiecontrole, van chirurgische methoden ten opzichte van – zelfs doortastende - leefstijlinterventies. De betrokken patiënten zijn obees en ouderen boven de 65 jaar worden doorgaans uit deze studies uitgesloten. De plaats van bariatrische chirurgie in de in dit formularium beschouwde populatie staat dus niet vast.
Te vermijden
Medicamenteus
Hypoglykemiërend sulfamide glibenclamide
Toediening van glibenclamide, een langwerkend sulfamide, wordt afgeraden bij ouderen, gezien het verhoogd risico op hypoglykemieën
